大腸がんはどんな治療をするの?
 [2021/01/15] 胃腸科
[2021/01/15] 胃腸科
皆さん、こんにちは。横浜市胃腸科のららぽーと横浜クリニックです。
さて、今回は「大腸がんの治療法」の話題です。2020年12月の更新の記事で大腸がんの症状と診断方法、大腸がんの治療と予防についてお話をしました。そこでは「大腸がんの治療はいくつもありますよ」とサラッとお話をしたのですが、今回は、具体的にどんな治療法があるのかにスポットを当ててお話していきたいと思います。
大腸がんの治療の選択までの流れ
まずは前回の大腸がんの記事のおさらいになりますが、大腸がんと病理検査結果で診断されてたら、がんの病期(ステージ)を確定させてから、治療を選択する…という流れです。
大腸がんの治療には、内視鏡治療、手術、薬物療法、放射線治療などがあります。
治療法は、がんの進行の程度や体の状態、年齢、合併する他の病気などを考慮して決定します。
例えば、がんが切除できる場合は、内視鏡治療または手術を行い、手術できない場合は薬物療法が中心となります。それより更にがんが進行している場合は、総合的に治療方法を判断する…などです。
がんの深達度、病期についてはこちらの記事に詳しく書いてありますので、是非読んでみてください。
大腸がんのステージはがんの深達度、リンパ節転移、遠隔転移の有無によって決まったら、いよいよ治療の選択を行います。
大腸がんの治療方法
大腸がんの治療は先述通り、内視鏡治療、手術、薬物療法、放射線治療などがあります。
ここでは代表的なこの4つを解説していきます。
●内視鏡治療
内視鏡を使って台帳の内側からがんを切除する方法です。治療の適応は、がんがリンパ節に転移している可能性がほとんどなく、一括でとれる大きさ、部位にある場合です。
ステージでいうと0~Ⅰ期のような早期がんの場合です。
施設によりますが、治療のためには入院が必要になることがほとんどです。
開腹手術と比べて、体に対する負担が少ない治療のため、安全に行える一方、切除を行った所から、出血や穿孔(穴が開く)が起こる可能性があります。
切除した病変は病理検査結果を行い、がんの広がりの程度などを確認します。その結果により、リンパ節転移の危険性があると判明した場合は、後日追加の手術が必要な場合もあります。
切除の方法には、内視鏡的ポリープ切除術(ポリペクトミー)、内視鏡的粘膜切除術(EMR)、内視鏡的粘膜下層剥離術(ESD)の3種類があり、病変の大きさ、部位、肉眼で見た形、予想されるがんのひろがりによって切除方法を決めます。
内視鏡的ポリープ切除術
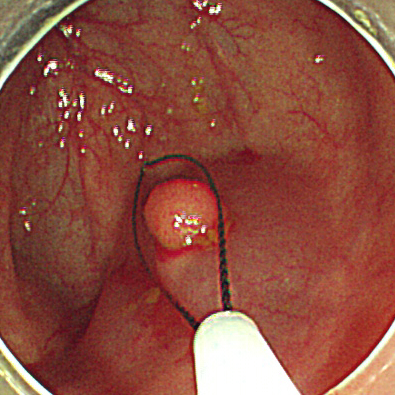
当院でも10mm以下のような、切除後の大量出血の可能性が少ないポリープに行う治療法です。当院では最も多い手術方法です。
主にキノコのような形に盛り上がった茎がある病変に対して行われます。
内視鏡の先端からスネアと呼ばれる輪状の細いワイヤーを出し、スネアを茎にかけ、締め付けて切り取る方法です。
内視鏡的粘膜切除術(EMR)
病変に茎がなく、盛り上がりがなだらかな場合は、スネアがかけにくいため、病変の下に生理食塩水などを注入してから、病変の周囲の正常な粘膜を含めて切り取ります。
内視鏡的粘膜下層剥離術(ESD)
主に、EMRで切除が困難な大きな病変に対しての治療法です。がんを浮き上がらせるために病変の下に生理食塩水などを入れるところまではEMRと一緒です。
ESDでは、病変の周りや下を電気メスで徐々に切開し、はぎとる方法です。
●手術(外科治療)
内視鏡治療でがんの切除が難しい場合、手術を行います。
手術では、がんの部分だけでなく、がんが広がっている可能性のある腸管とリンパ節も切除します。
がんが周囲の臓器にまで及んでいる場合は、可能であればその臓器も一緒に切除します。腸管を切除した後に、残った腸管をつなぎ合わせます。
腸管をつなぎ合わせることができない場合には、人工肛門(ストーマ:肛門のかわりとなる便の出口)をおなかに作ります。
大腸は長い臓器なので部位がいくつかに分かれていますが、その部位によって切除方法は様々です。
結腸がんの手術
がんの周囲にあるリンパ節を同時に切除するため、がんのある部位から10cm程離れたところで腸管を切除します。がんがある部位によって切除する腸管の範囲が決まります。
直腸がんの手術
がんの部位や進行の状況により、適切な術式を選びます。この術式の選択により、永久的または一時的なストーマ(人工肛門)を作ることがあります。
直腸の周りには、排尿機能、性機能を調節する自立神経があるため、がんが自律神経の近くに及んでいなければ、手術に機能障害が最小限で済むよう、自律神経を残す手術を行います。
腹腔鏡手術
二酸化炭素でお腹を膨らませて、お腹の中を内視鏡(腹腔鏡)で観察しながら手術を行います。
開腹手術よりもお腹の傷が小さく、術後の痛みが少なく回復も早い長所があります。一方で、回復手術に比べて手術時間が長くなりやすく、費用も若干高くなります。
●放射線治療
放射線治療は、以下の2つがあります。
1.直腸がんの骨盤内の再発を抑える、人工肛門を避けるなどの目的で行う「補助放射線治療」
切除が可能な直腸がんが対象となります。放射線治療は主に手術前に行い、薬物療法と一緒に行う場合もあります。
2.痛みや吐き気、嘔気、めまいなどの、がんの再発や転移による症状を和らげることを目的とした「緩和的放射線治療」
直腸がんなどの骨盤内の腫瘍による痛みや出血、便通障害、骨への転移による痛みや骨折の予防、脳への転移による嘔気、めまいなどの神経症状を改善する目的で行われます。
●薬物療法
薬物療法には、以下の2つがあります。
1.手術後の再発を防ぐ目的で行う「補助化学療法」
一般的に、根治切除が行われたⅢ期大腸がんの患者さんに対して6か月間行われますが、半分の期間で終わる場合もあります。
2.手術による治癒が難しく、症状を緩和する目的で行う「切除不能進行・再発大腸がんに対する薬物療法」
手術による治癒が難しいと診断された場合が対象です。がん自体を小さくして手術できるようにしたり、がん自体の進行を抑え、延命および症状を軽減することを目的として行います。
まとめ
いかがでしたが?
「大腸がん」といっても大腸がんのある部位、大きさ、形、進行具合、などその人の大腸がんに合わせて適切なものを選び、治療を進めてることになります。
今回解説をした4つの治療法以外にも「緩和ケア・支持療法」「リハビリテーション」「臨床試験」など、大腸がんに関する治療はもう少しあったりしますが、がんの根本的な治療としては先ほどの4つということになります。
今の医療は日々進化しており、色々な手術方法が確立されています。
大腸がんは定期的な大腸内視鏡検査を行う事で、がんとして見つかった場合でも早期がんのうちに治療を行うことができます。
当院では、大腸ポリープがあった方は1年に1回、大きな所見がなかった方でも2年に1回は定期的な内視鏡検査をおすすめしています。
日本人のがんの中でも大腸がんは男女ともに上位であり、日本人に多いがんです。一度も内視鏡検査をやったことがない方は、健康診断で引っかかっていなくても一度は受けることをお勧めいたします。
勿論当院でも相談をお受けすることはできますので、是非一度ご来院ください。