皆さん、こんにちは。横浜市胃腸科のららぽーと横浜クリニックです。
月に2回、定期的なブログの更新を行っていますが、2020年も最後のブログとなりました。来年も皆さんの健康のヒントになるようなブログになるよう、定期的な更新を続けていきたいと思います。ご期待ください。
さて、前回は大腸がんの症状と診断方法について解説しました。今回は前回の続きとして大腸がんの治療と予防方法について解説をしていこうと思います。
大腸がんについては前回の記事でお話をしているので、今回は早速「大腸がんと診断されたらどうするのか」という
大腸がんとわかったら…?
大腸内視鏡検査を行い、病理検査で大腸がんの診断が確定した後は、CT検査をはじめ、様々な画像検査や腫瘍マーカーの測定を行い、大腸がんの進行具合を調べます。
進行度を調べたうえで治療方針を決定していきます。主に行われるのは下のような検査です。
CT検査
大腸がん周辺の臓器との位置関係、リンパ節転移や腹膜播種(ふくまくはしゅ:体の中にバラバラとがんが広がること)の有無を調べます。
また、大腸がんは血流のいい臓器に転移を起こしやすいため、肺や肝臓に転移していないか注意する必要があります。
MRI検査
直腸がんの周辺の臓器へのがんの広がり具合や、リンパ節転移の有無を調べます。また、肝臓MRIはCTと比較してより小さな肝転移を検出することに適しています。
注腸検査(ちゅうちょうけんさ)
肛門から造影剤と空気を入れてX線検査を行い、腸管の形からがんの位置や大きさ、腸の狭さなどを調べます。
CTコロノグラフィー
がんの正確な位置や大きさ、腸の狭さの程度などを調べます。最近では注腸検査の代用として使用されることもあります。
PET検査
特殊な糖類の薬液を注射し、がんが糖類を取り込むことを利用して、その分布を撮影します。同時に撮影したCT画像と重ねることで全身のがん細胞を検索する検査です。
大腸がんはこの糖類を取り込むことが多いため、有益な検査ですが、保険診療上、他の検査で転移・再発の診断ができない場合に行う検査です。
また、小さいがんやがんの活動が活発ではない場合には見つけられない可能性もあります。
腫瘍マーカー
CEAやCA19-9など、健康診断でも使用されることのある採血の項目です。
一般的にがんが存在すると異常値を示しますが、腫瘍マーカーの結果だけではがんの有無を診断することはできません。通常、術後再発の確認などに使われます。
大腸がんのステージ(病期)とは
大腸がんに限らず、”がん”と聞くとステージという言葉が浮かぶ人も多いでしょうか。病理検査の結果の段階でステージを聞かれることもありますが、全く別のものなので病理検査だけではステージは分からないのです。
ステージの分類にはがんの進行具合や体の状態から検討をします。
深達度とは?
大腸がんは、粘膜に発生し、大腸の壁の中を徐々に進みます。大腸の壁は5つの層に分かれており、内側から粘膜、粘膜仮想、固有筋層、漿膜(しょうまく)下層、漿膜です。
がんがこの壁のどの深さまで広がっているかを表す言葉が「深達度」です。(略字はアルファベットの「T」)
深達度はTis~T4bに分類されて、数字が大きくなるほど大腸がんが深く広がっていることを表しています。
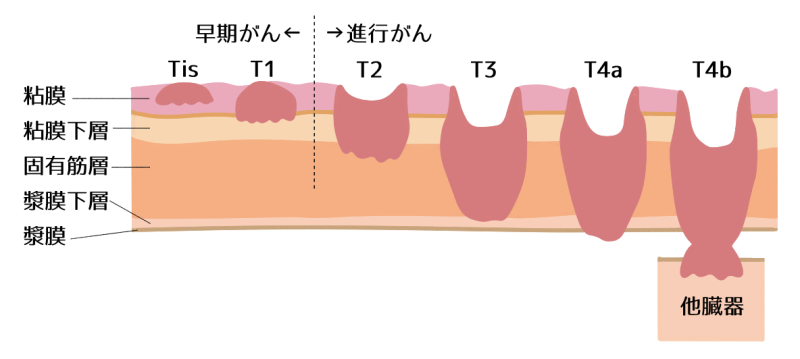
がんの進み具合を表すステージ(病期)は、がんの深達度、リンパ節への転移の程度、肝臓・肺・腹膜など他の臓器への転移の有無などを元に、大腸がんでは早期から進行につれて0~Ⅳ期まで5段階で分類されます。
それぞれのステージに応じて治療方針が設定されています。
| ステージ0 | がんが粘膜の中にとどまっている |
|---|---|
| ステージⅠ | がんが大腸の固有筋層までにとどまり、リンパ節転移がない |
| ステージⅡ | がんが大腸の固有筋層の外まで浸潤し、かつリンパ節転移がない |
| ステージⅢ | がんの深達度に関わらず、リンパ節転移がある |
| ステージⅣ | 他の臓器や腹腔内への転移がある |
ステージが分かったら治療方針を決定していきます。大腸がんはどのような治療を行うのでしょうか。
大腸がんの治療の選択
大腸がんの治療には、内視鏡治療、手術、薬物療法、放射線治療等があります。先ほど説明をしたステージの他に、全身状態、年齢、合併する他の病気などを考慮して決定します。
0期~Ⅲ期では、がんが切除できるかどうかを判断し、切除ができる場合は、内視鏡治療もしくは手術を行います。切除できない場合は薬物療法を中心とした治療を行います。
よりがんが進行している場合(Ⅳ期)は、総合的に治療方法を判断します。
治療の詳しい方法についてはまた今度別の記事で解説したいと思います。(これだけでものすごいボリュームになります)
大腸がんに限らず、がんは大変な病気です。では、大腸がんを予防するにはどうしたらよいのでしょうか。
大腸がんは予防できないの?
大腸がんの予防のためにできることは、大きく分けて二つと言えるでしょう。
1つ目は大腸がんのリスクを上げる要因と言われているものを減らすこと。2つ目は大腸内視鏡検査を受けることです。
1、大腸がんのリスクを上げる要因を減らす
研究により、大腸がんのリスクと生活習慣は関係があるとされています。
リスクを上げる要因としては飲酒、肥満、喫煙、食生活などが言われています。こうしたリスクを上げる要因を減らし、逆に運動を行ったり食生活を見直してリスクを下げられるようにすることが大腸がんの予防法として有効と言えるでしょう。
2、大腸内視鏡検査を受ける
大腸がんは多くの場合、ポリープが大きくなることでがんとなります。小さく良性だった大腸ポリープが放置する事で悪性となってしまうのです。ポイントは小さく良性のうちに切除をして、「悪い芽は摘んでしまう」事です。
大腸内視鏡検査では、検査と同時に大腸ポリープを切除することができます。(切除を行わない医療機関もあります)良性のうちにポリープを切除することで、多くの場合は大腸がんの発生を防ぐことができます。
大腸がんは、早期に発見すれば高い確率で完全に治すことができます。しかし、早期のうちは血便などの自覚症状がないことが多く、自覚症状が現れた場合には既に進行している可能性があります。
「毎年便潜血検査で陰性だから大丈夫」と思うかもしれませんが、自覚症状がないのと同じように早期のがんすら見つけることは出来ないことがほとんどです。
ですから、大腸がんの予防のためには定期的な大腸内視鏡検査を受けることが大切です。
まとめ
どうでしたか?
病理検査結果で「大腸がん」と診断されたからといって「=ステージがわかった」というわけではないので、どんな治療になるのかも病理検査結果の段階でははっきり言えません。
大腸がんと診断をされたら、大きな病院で詳しい検査を行い、ステージに合わせた適切な治療方針をきめていくことが大切になります。
大腸がんに限らずがんの治療は大変です。大腸がんと診断されてからの大きな流れを解説しましたが、第一に大腸がんにならないことが一番良いですよね。
大腸がんの予防には生活習慣の見直し、そして定期的な大腸内視鏡検査がを行いましょう。
会社の健康診断で行う便潜血検査ではほどんどの場合が進行した大腸がん出ないと発見されません。
大腸内視鏡検査は怖い、下剤が大変、などと避けている人も多いと思いますが、ひと昔前とは違い、今は患者さんの負担を少なくできるように工夫している医療機関も沢山あります。
勿論当院も、患者さんの負担にならない工夫と内視鏡検査を行っています。是非ご相談ください。